くも膜下出血
Subarachnoid hemorrhage
くも膜下出血は、脳の血管から出血する病気です。
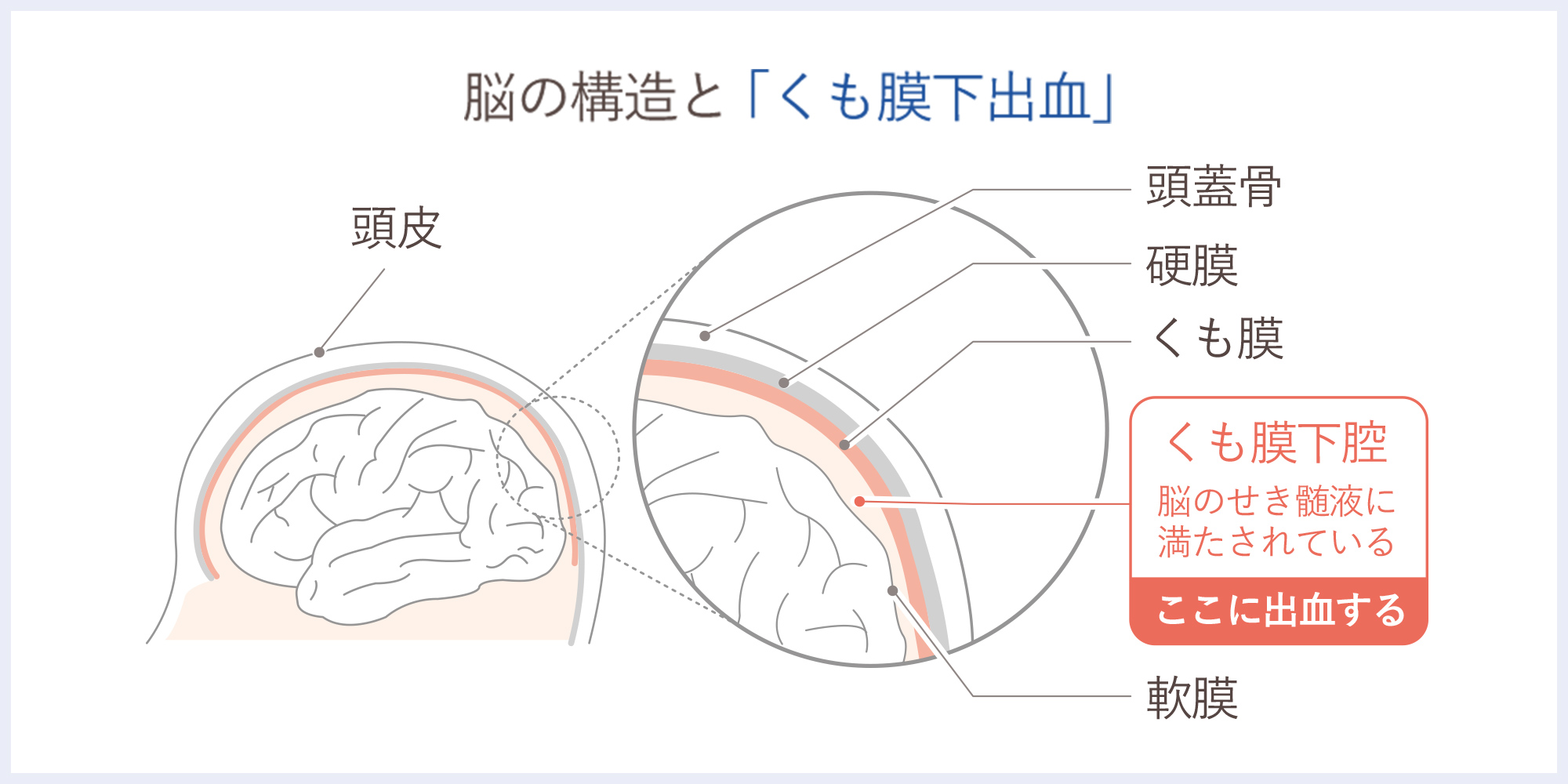
脳は髄膜という軟らかい膜に覆われています。髄膜は外側から硬膜、くも膜、軟膜に分けることができ、くも膜と軟膜の間がくも膜下腔です。そこに出血するのがくも
くも膜下出血とは
くも膜下出血は脳を覆う3層の髄膜のうち2層目と3層目の間に出血し、脳脊髄液中に血液が混入した状態です。
40代以降の女性で多く見られ、発症者数は女性が男性に比べおよそ2倍ほど多い疾患です。
症状は突然、強い頭痛に襲われ、嘔吐を伴うこともあります。その他には意識がもうろうとする、昏睡状態になる、手足の麻痺、視覚の異常等が程度によって発生いたします。
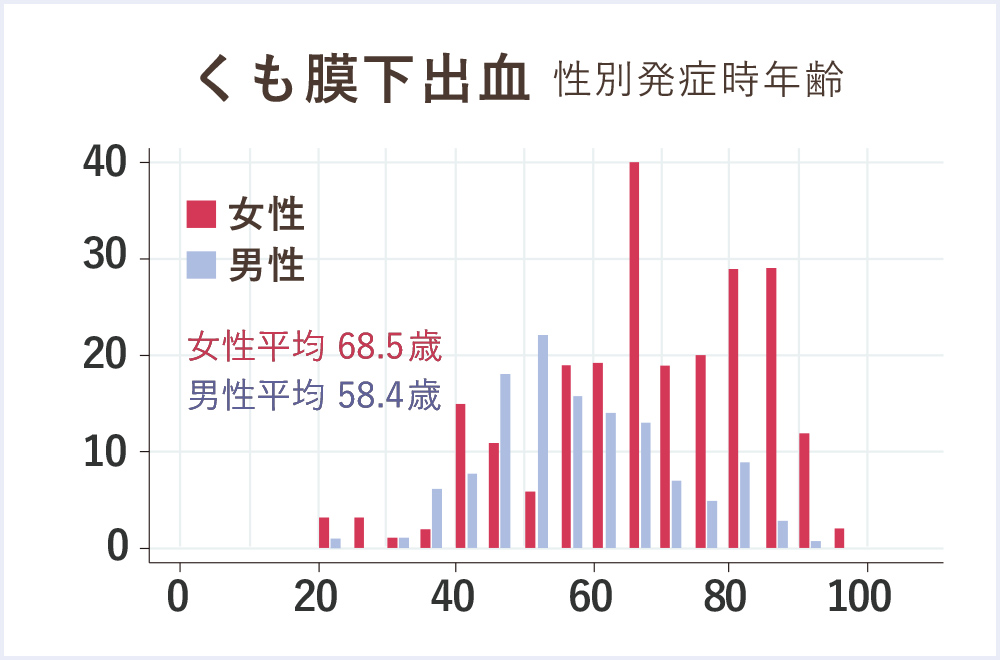
くも膜下出血の発症頻度を年齢、性別で見たグラフです。くも膜下出血は女性平均が68.5歳、男性平均が58.4歳と脳梗塞や脳出血と比べ若く、女性の発症が高いのも特徴です。40歳以上の女性に多く発生し、全体の70%は女性です。日本における年間発症率は、人口10万人あたり20人/年です。
社会復帰できる方が全体のわずかに20~30%と、非常に予後の悪い疾患です。
日本脳卒中データバンク報告書(2018年)より引用
くも膜下出血の前兆・症状
くも膜下出血の前兆
くも膜下出血は、発症する少し前に前兆と思われる症状を自覚することがあります。 急な頭痛は警告頭痛と呼ばれ、ただの片頭痛と思われるような程度のものから、激痛であるものまで程度はさまざまです。 また、はっきりした理由がなく血圧が変動する場合や、急に眼が痛む、物が二重に見えるなどの症状がでる場合もあります。 吐き気、嘔吐、頭の違和感を伴うこともあります。 これらの症状は、しばらくすると自然におさまるのが一般的です。前兆となる症状を起こす原因は血管からの少量の出血や、動脈解離などが考えられていますが、はっきりとは分かっていません。
くも膜下出血の症状
その後くも膜下出血の発症に至ると、激しい頭痛を感じます。
表現の仕方は人それぞれですが、「経験したことのないような痛み」「ハンマーで殴られたような痛み」「後頭部を強くぶつけたような痛み」などといわれます。急速に意識が悪くなり、吐き気や嘔吐を伴うことや、手足の麻痺が発生することもあります。
一方、中には頭痛を伴わないくも膜下出血も存在します。 ある調査によれば、後からくも膜下出血と分かった方で、初め病院を受診したにも関わらず、くも膜下出血と診断がつかなかった方が全体の7.5%いたそうです。このうち頭痛を感じていなかった方は4割程度。これらの患者様は頚部の痛みや、かぜ症状を感じていたために、頚椎症(頚部の骨の痛み)や感冒(かぜ)と診断されていました。いつもの痛みやかぜとは何か違うな、という気づきが重要になります。
くも膜下出血の再発を予防をするために原因・危険因子を知ろう
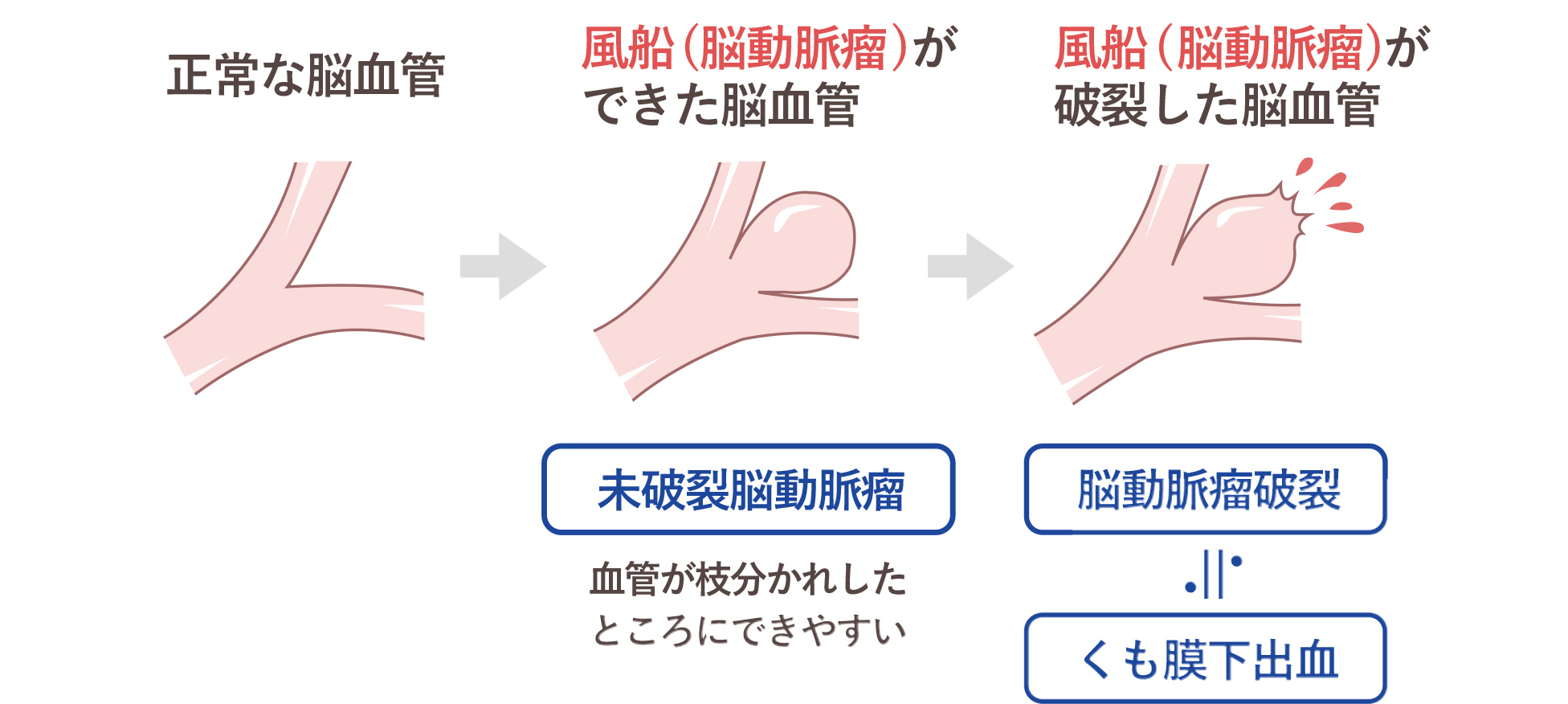
脳動脈瘤が破裂する危険因子として、次の点があります。
- 高血圧
- 喫煙
- 過度の飲酒(1週間に150g以上)(日本酒1合=20g)
- くも膜下出血の家族歴
くも膜下出血の治療
身の回りの人がくも膜下出血を起こしたら
もし家族や周囲の人が急な頭痛を訴えて倒れてしまった場合、頭を動かさず運びやすいように布団などの上に寝かせて救急車を呼びましょう。
くも膜下出血の治療は、まず脳動脈瘤の存在や場所、大きさ、形を確認することから始まります。病院についたら、呼吸や全身状態を確認し、CTやMRIなどの画像検査が行われます。
くも膜下出血の予防法
脳ドックなどでまだ破裂していない動脈瘤があるとわかっていれば、定期的に検査を受けることができます。徐々に大きくなるようであれば、破裂する前に血管内治療などの手術を受けるという選択肢もでてきます。
手術による再出血予防
くも膜下出血を発症し原因が特定されたら、出血の場所などが判明した後は、なるべく早く手術をして再出血を予防します。
手術方法は、頭蓋骨を外して脳を露出させ、血管にクリップをかけるクリッピング術が以前は主流でしたが、最近では多くの施設で血管内治療であるコイル塞栓術が行われています。 動脈瘤の位置や形状によって、適している手術方法が選択されます。
病院到着時の状態が著しく悪く回復の見込みが少ない場合や、高齢で手術のリスクが高い場合、動脈瘤の場所が手術困難な場合などは手術をせずに経過をみることもあります。
血圧など全身状態の管理が重要となります。
発症後の問題点
遅発性脳血管れん縮
くも膜下出血を発症してから4日~14日程度の間に、出血部の周囲の血管が縮んだりして、その先に血流が行かなくなってしまう現象が時に見られます。出血したことに対する体の反応が起こるためで、これを
水頭症
また、
くも膜下出血の後遺症
出血の場所や出血量、どれだけ早く治療を受けられるか、などによって症状や後遺症はさまざまです。軽度の場合は治療後も今までと同じような生活を送ることができます。
しかし出血の量が多く脳のダメージが大きい場合や、治療が遅れた場合、脳血管れん縮により脳梗塞になった場合、水頭症になった場合などは、さまざまな後遺症が残存することになります。
代表的な症状には、次のようなものがあります。
高次機能障害
脳の前方部分に損傷を受けた場合、思考や記憶など学習に関わる障害が起こります。そうなると、失認や失行などの症状がでます。失認とは、物を認識できなくなること、失行とは衣服の着方が分からなくなったり物の使い方が分からなくなることです。
片麻痺(運動障害)
左右どちらかの身体に起こることが多いため片麻痺と呼ばれています。運動神経が脳の奥の脳幹というところで左右に交差しているため脳の障害の反対側に症状が出ます。手足の先の痺れや細かな動きの障害が起こる軽度なものや、手足が動かなくなる重度なものまで脳の障害を受けた部位や範囲によってさまざまです。
痺れ・痛み・違和感・感覚がにぶる(感覚障害)
片麻痺と同様に左右どちらかに現れやすい特徴があります。麻痺した側の手足が痺れたり、冷たい・熱いといった感覚や触った感触などが分からない、鈍くしか感じないだどの症状がみられます。また逆に、痛みなどを強く感じる(感覚過敏)こともあります。
嚥下障害(えんげしょうがい)
運動障害や感覚障害により口や舌などを上手く動かせず、食べ物や飲み物を上手に飲み込めなくなる後遺症です。喉に詰まりやすくなり誤って気管に入り込むことを誤嚥といいます。また、本人も気づかないうちに飲食物が気管へと流れ込み肺に炎症を起こしてしまうことを誤嚥性肺炎といいます。誤嚥性肺炎まで起こしてしまうと、重篤な状態になってしまうケースもあります。
視野障害
物が二重に見える(複視)や左右どちらの目で見ても視野の左右どちらかが見えなくなる半盲という後遺症が残りやすい障害です。視野の4分の1が欠けるなど部分的に見えなくなる(視野欠損)が起こる場合もあります。
構音障害・失語症
大脳の言語中枢に障害を受けると失語症を起こします。また、障害を受けた場所によって運動性失語と感覚性失語の2つに分けられます。運動性失語は、思ったように話せなくなったり書けなくなったりします。感覚性失語は、的外れなことを言ったりします。このように構音障害・失語症が起こることで、他者とのコミュニケーションは取り難くなってしまいます。
排尿障害
尿意をコントロールする神経回路に障害を受けると色々な排尿障害が出現します。尿が出なくなったり、頻尿になったり、失禁するケースもあります。
感情障害などの精神症状
脳の障害や病気のショックで、感情や精神の状態に後遺症がおこる場合があります。「何もする気がしない」「どこへも行きたくない」「動きたくない」など、1日中、気分変動がほとんど見られないうつ状態になったり、「不安」「意識低下」「感情障害」など。
くも膜下出血後のリハビリテーション
発症直後や手術後間もない時期である急性期は、意識や呼吸など、全身状態が変化しやすいために慎重な管理が必要です。
血圧の管理、神経症状の評価など全身状態に対する治療が優先されます。血圧の変動が大きい場合には、安静にせざるをえない場合も少なくありません。
しかし安静にし続けていると、体力の低下から新たな合併症を引き起こす可能性があるため、可能な限り早期からリハビリテーションが実施されます。
治療後〜14日まではベッド上でのリハビリテーションが中心となりますが、その後病状に応じて徐々に起床、ベッド周辺での立位訓練など、日常生活能力を獲得するための訓練が実施されます。急性期の治療を終え回復期リハビリテーションに移ると、本格的な機能訓練が開始されます。
一般に脳卒中後には、発症後6ヵ月までの機能回復が見込まれています。そのため、発症後6カ月までの間、集中的にリハビリテーションが行われます。
運動機能のリハビリテーション
基本動作の自立を目指すための、リハビリテーションです。理学療法士や作業療法士により実施されます。
基本動作は、寝返りをうつことから始まり、ベッド上で座る、ベッドサイドで立つ、自力で立つ、のように段階を踏んで訓練を進めていきます。自力で立つことが可能となれば、ベッドから離れて(離床といいます)、車いすに移動する練習、杖や歩行器を用いた歩行練習が行われます。
自力での移動が可能となれば、食事やトイレなど、日常での具体的な動作を行う訓練が実施されます。
リハビリテーションは麻痺や機能障害を改善する目的で行いますが、実際には麻痺症状が残存することも多く、その中でどのように工夫して日常生活を行うか(手すりや補助具を使用するなど)という視点からも、訓練が行われます。
嚥下・言語機能のリハビリテーション
むせることなく食べ物を飲み込む、また言葉を理解し発するためのリハビリテーションです。
言語聴覚士により実施されます。
飲み込みの状況をX線検査や内視鏡で評価した後に、口まわりや顔まわりの筋肉を動かす練習を行います。口の中を刺激し反射を誘発する訓練や、ゼリーや水などによる飲み込みの練習が実施されます。
言語機能は、発声のための舌・口まわりの運動だけではなく、言葉を理解するための訓練を含みます。文字盤や、日常よく使う言葉を書いたカードを使用した練習などが実施されます。
高次脳機能障害に対するリハビリテーション
高次脳機能障害は、一見すると認知症に似た症状を起こしますが、リハビリテーションにより改善することが見込まれる症状の一つです。まずは本人に障害を認識してもらうことが第一歩で、周囲は常に支持的な立場をとることが重要です。
手すりを準備する、記憶補助のためにスケジュール表を準備する、といった環境整備、また社会資源の利用を考慮するなど、周囲環境の調整が有効です。
その上で、患者様に残された能力を活かして、社会生活ができるように訓練をしていきます。具体的には、プリント教材を用いた訓練、繰り返し同じ行動を練習する、行動の準備を確認する、などの訓練です。ステップを踏むことによって認知能力や管理能力が向上することが期待されます。
当クリニックではくも膜下出血の後遺症改善に対して、
下記の再生医療を受けていただけます。
脳梗塞・脊髄損傷クリニックは、再生医療等委員会「日本医理工連携 特定認定再生医療等委員会(認定番号:NA8200005)」にて以下再生医療等提供計画に関して審査・承認を受け、厚生労働省に提供計画を提出し受理された後、脳卒中再生医療を行っております。
脳卒中の後遺症改善に対して、再生医療「脳卒中による自己骨髄由来間葉系幹細胞を用いた治療(計画番号:PB3210118)」を受けていただけます。